Как стать донором костного мозга
Донорство костного мозга — это возможность спасти жизнь своего генетического близнеца. Рассказываем, как стать донором и кому это нужно.
Что такое костный мозг
Костный мозг — это совсем не мозг. Это мягкая губчатая ткань внутри костей, которая производит стволовые клетки. Они созревают и превращаются во все клетки крови: эритроциты, лейкоциты и тромбоциты. Повзрослевшие клетки выходят в кровоток и замещают там клетки крови, которые уже отработали свое.
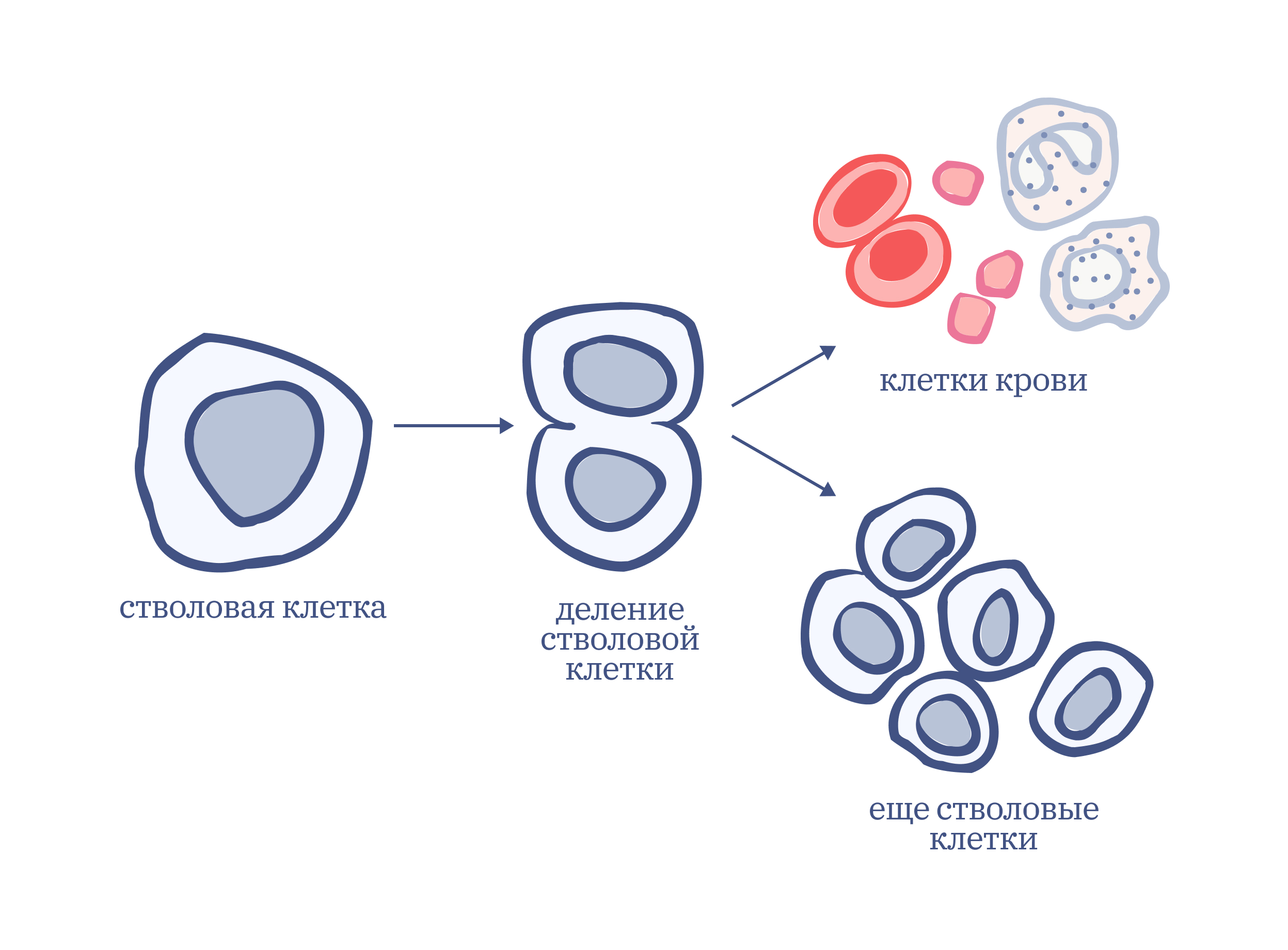
Фабрика работает непрерывно, так что каждый день образуется около пятисот миллиардов клеток крови. Но не во всех костях зреют стволовые клетки. С возрастом часть из них заполняется жировой тканью — желтым костным мозгом — и перестает производить новые клетки крови. У взрослых кроветворение продолжается в тазовых костях, грудине, ключице, ребрах, позвонках.
Костный мозг часто путают со спинным мозгом из-за похожего названия. Вот их отличия: спинной проходит вдоль позвоночника и состоит из нервных клеток. Он проводит импульсы наверх в головной мозг и управляет движениями тела. Костный мозг никак не связан с нервной системой, в нем нет нервных клеток, и это орган кроветворения.
Зачем нужна пересадка костного мозга
При некоторых заболеваниях крови (лейкемии, лимфоме, апластической и серповидноклеточной анемии, миеломе и других), чтобы вылечиться, нужны новые и здоровые стволовые клетки, которые вырастут в новые и здоровые клетки крови.
Для трансплантации препаратами уничтожают костный мозг пациента, а затем вливают в вену стволовые клетки донора, которые расходятся по сосудам и остаются в костях.
Как ищут доноров
К трансплантации прибегают, когда другие методы лечения не сработали. Поэтому для многих пациентов с раком крови пересадка — последний шанс. А от выбора донора зависит ее успех. Переливать стволовые клетки от любого человека нельзя. Это вызовет иммунный конфликт, и иммунные клетки донора уничтожат беззащитный организм реципиента.
Чтобы пересадка была успешной, ДНК донора и ДНК пациента должна совпадать в определенном месте — в генах тканевой совместимости (HLA-системе). Эти гены кодируют белки на поверхности клеток (HLA-белки), которые распознают, где свои клетки, а где чужие, и в случае чего начинают мобилизацию иммунной системы. У людей HLA-белки сильно отличаются. Чем сильнее их различия у донора и реципиента, тем более чужими будут друг для друга клетки и тем сильнее возникший иммунный конфликт.
Поэтому нужен такой донор, чья HLA-система будет максимально близка к таковой у пациента. Идеальный вариант для трансплантации — если у пациента есть близнец, потому что генетический материал совпадает на 100%. В четверти случаев подходящим донором становится брат или сестра пациента. Их кровь берут на типирование в первую очередь. Стволовые клетки родителей или детей иногда тоже можно взять, но этот способ связан с особыми трудностями: их генотип совпадает лишь на 50%, и к нему прибегают нечасто.
Если среди семьи нет совпадений, то донора ищут в специальных регистрах костного мозга. Это базы с данными о тканевой совместимости миллионов потенциальных доноров.
Для одного совпадения обследуют около тысячи человек. Поэтому незнакомых людей с высокой совместимостью называют «генетическими близнецами».
Почему найти донора сложно
В российских регистрах доноров костного мозга около 130 тысяч человек. Это немного. Например, в Германии потенциальных доноров больше девяти миллионов. Регистры многих стран объединяются в единую сеть, потому что чем больше регистр, тем выше шансы найти генетического близнеца тому, кто ждет пересадку. В России единого государственного регистра доноров костного мозга пока нет. Как нет закрепленных правил взаимодействия с потенциальными донорами и клиниками.
Анастасия Сутягина, руководитель отдела медиа и коммуникаций в DonorSearch — компании, которая популяризирует донорство:
В России существуют два независимых регистра доноров костного мозга — Федеральный регистр Минздрава и Национальный регистр имени Васи Перевощикова Русфонда.
Они не обмениваются информацией о донорах. Трансплантационных центров, которые делают пересадку костного мозга, в стране всего четырнадцать. Все они используют Федеральный регистр, потому что он государственный, но только половина ищут не только в нем, но и в регистре Русфонда. Из-за этого теоретически возможно, что реципиент не найдёт своего донора. Сейчас разрабатывается федеральный закон о донорстве костного мозга, который должен определить статус негосударственных регистров. Я надеюсь, что поиск будет осуществляться везде, потому что каждый реципиент должен найти своего донора.
Если в России донора нет, есть шанс найти его за рубежом. Обычно обращаются в регистры Германии. Но там стоимость поиска и активации донора невероятно высокая — от 18 тысяч евро, когда в России — 300 — 500 тысяч рублей. Платят за это фонды и благотворительные организации.
Как вступить в регистр
Стать донорами могут люди от 18 до 45 лет без ВИЧ, гепатитов В и С, туберкулеза, малярии, рака и других абсолютных противопоказаний. Для того чтобы войти в регистр, нужно сдать 10 мл крови на HLA-типирование. Это делают бесплатно во многих клиниках и станциях переливания крови, а также на акциях по привлечению доноров крови. На типировании изучают «формулу» крови потенциального донора и вносят ее в регистр. Донорство анонимно, поэтому вместо имен и фамилий в регистре коды и шифры.
Анастасия Сутягина:
Куда идти — зависит от региона. Вступить в регистр можно в обычных центрах крови. Список адресов по регионам есть на сайте DonorSearch. В крупных городах это сделать проще — например, сдав кровь на типирование в любом офисе «Инвитро». Это бесплатно. Или, например, Карельский регистр, один из старейших в России, высылает по почте палочки для буккальных мазков (со внутренней стороны щеки. — Прим. ред.). То есть в этот регистр можно вступить даже удаленно.
Нельзя сказать, когда понадобятся стволовые клетки потенциального донора, который вступил в регистр. Это может произойти через год, через пять лет, а может никогда. За прошедшие годы доброволец может переехать, передумать или заболеть хроническим заболеванием.
Донору позвонили и пригласили на донацию. Что будет дальше
Анастасия Сутягина:
Человеку звонит сотрудник регистра. В первую очередь он уточняет готовность стать донором и нет ли сейчас противопоказаний. Например, беременность или кормление — это отвод от процедуры. Если потенциальный донор согласен, его приглашают в клинику, где лечится реципиент, на расширенное типирование. На этот этап могут позвать нескольких добровольцев, чтобы выбрать того, у кого выше совпадение с реципиентом. Всего в России четырнадцать центров, где проводят трансплантацию.
Если донор подошел по результатам расширенного типирования, его снова приглашают в клинику на собеседование и медобследование. Затем назначают дату операции и ждут донора в клинике в третий раз. Иногда второй и третий этапы совмещают. Во время пандемии были случаи, когда донор укладывался в один приезд, чтобы все три раза не сидеть на карантине.
Сколько времени пройдет от первого звонка до операции, решается индивидуально. Многое зависит от состояния пациента: он должен быть в ремиссии (если речь об онкологии), пройти стандартную подготовку к операции — анализы, обследования, консультации специалистов. В каких-то случаях пациент даже посещает стоматолога, чтобы исключить инфекционные осложнения после трансплантации. Затем он получает высокодозную химиотерапию (чтобы подавить иммунитет и снизить вероятность отторжения. — Прим. ред), и тут сроки тоже индивидуальны, в среднем до недели. Обычно на все этапы трансплантации уходит несколько недель.
Донору оплачивают перелеты, проживание в гостинице, питание благотворительные фонды либо сам реципиент. Это называется «активация донора». В нее также входит стоимость расширенного типирования, обследования перед операцией, расходные материалы.
Отказаться от донации можно на любом этапе. Но важно понимать вот что: перед трансплантацией пациент получает курс высокодозной химиотерапии. Это полностью убивает его кроветворную систему. Отказ на этом последнем этапе, когда уже нет времени на поиск другого донора, обрекает человека на смерть.
Как происходит трансплантация
Клетки костного мозга могут забрать двумя способами. Первый способ — из вены. За пять дней до сдачи доброволец принимает препарат, который выгоняет стволовые клетки в кровь. В день процедуры кровь берут из вены, пропускают через прибор, который выделяет стволовые клетки, а остальную кровь возвращают в вену другой руки. Процедура занимает четыре-шесть часов, и после нее донор уходит домой.
Второй способ — из тазовой кости. Под общим наркозом кость прокалывают специальной полой иглой и забирают стволовые клетки. Эта процедура длится полтора часа, но требует восстановления в стационаре следующие несколько дней. Первое время место вокруг укола может болеть. Забор клеток из тазовой кости безопасен. Серьезные осложнения — реакция на анестезию или инфекции — встречаются очень редко. А процедуру проводят даже для маленьких детей.
Врачи могут подсказать, какой из способов забора будет предпочтительнее для реципиента, но принимать решение будет сам донор.
Затем клетки костного мозга отправляют на переливание пациенту. О том, как его зовут, из какого он города или страны, как прошла трансплантация, донор сможет узнать только через два года. После этого срока появится возможность познакомиться с человеком, которому он спас жизнь.
Насколько это безопасно
Считается, что забор клеток костного мозга безопасен. Через четыре-шесть недель их запас у донора полностью восстанавливается. Первые дни после процедуры человек может чувствовать слабость и недомогание. У доноров, чей материал брали из тазовой кости, на время снижается гемоглобин, поэтому врач может рекомендовать добавки железа. За здоровьем и состоянием донора тщательно следят в клинике, где проходит трансплантация.
Что донор получает взамен
Анастасия Сутягина:
Мировая практика такова: донорство костного мозга добровольно, анонимно и безвозмездно. Главное, что получает донор, — возможность спасти жизнь человеку. Процедуру не оплачивают, потому что, если донор вступает в регистр из корыстных соображений, на одном из этапов подготовки он может отказаться, если решит, что сумма вознаграждения недостаточна. Это попытка максимально обезопасить реципиентов от подобных случаев.
То же касается и анонимности: донор и реципиент ничего не знают друг о друге, чтобы это не повлияло на решение поделиться клетками. Спустя два года донор и реципиент могут открыть свои данные и встретиться.
В качестве льготы для доноров костного мозга в России предусмотрен налоговый вычет — 500 рублей за каждый месяц налогового периода согласно статье 218 налогового кодекса. Но, по моему опыту, она не пользуется особой популярностью у состоявшихся доноров.
Как вы оцениваете статью?
Комментарии (0)