Шунтирование и стентирование — в чем разница?
Каждый удар сердца имеет значение, и современная медицина предлагает два передовых метода в борьбе за здоровье вашего сердца — чрескожное коронарное вмешательство (ЧКВ) и аортокоронарное шунтирование (АКШ). В этой статье врач-кардиолог Светлана Наренкова расскажет о каждом из методов и их возможностях.
1. Что такое стенокардия
Стенокардия — давящая боль в области сердца. Боль появляется из-за того, что мышца сердца не получает достаточного количества крови и страдает от недостатка кислорода.
Это распространенный симптом среди пациентов с ишемической болезнью сердца (ИБС). По оценкам, ежегодно стенокардией страдают примерно 9,8 миллиона американцев, при этом ежегодно происходит 500 000 новых случаев стенокардии.
Почему мышца сердца не получает кислород
Сердце сокращается в своем ритме и делает это непрерывно. На такую работу мышцам сердца необходимы питательные вещества и кислород. Все необходимое поставляется по коронарным артериям — специальным сосудам, которые кровоснабжают сердце.
Если сосуды сердца не могут доставлять необходимое количество крови с кислородом к работающей мышце, то она начинает страдать от недостатка питательных веществ. Чаще всего это случается из-за сужения артерий: их диаметр становится уже, и меньше крови может пройти по сосуду.
Основные причины сужения коронарных артерий:
- атеросклероз коронарных артерий: атеросклеротическая бляшка может изменять сосуд и уменьшать его диаметр, что изменяет ток крови;
- спазм коронарной артерии: резкое сужение диаметра сосуда может уменьшить количество поступающей крови;
- эмболия коронарных артерий: закупорка сосуда эмболом различной этиологии также может изменить ток крови.
В итоге дисбаланс между потребностью мышцы сердца в кислороде и его поступлением вызывает неприятные симптомы, например:
- дискомфорт за грудиной (давление, тяжесть, сдавливание, жжение или удушье) в отличие от обычной боли;
- боль, локализующаяся преимущественно в эпигастрии, спине, шее, челюсти или плечах;
- боль, возникающая при физической нагрузке, приеме пищи, воздействии холода или эмоциональном стрессе, длится около 1–5 минут и ослабляется отдыхом или нитроглицерином;
- интенсивность боли, которая не меняется при дыхании, кашле или изменении положения тела.
Облегчить симптомы можно, если наладить кровоток в сосуде и дать все необходимые вещества мышце. Если же миокард не будет получать кислород долгое время, то есть риск ишемического инфаркта миокарда.
2. Как вылечить стенокардию
Основными целями лечения при стенокардии являются облегчение симптомов, замедление прогрессирования заболевания и снижение вероятности развития событий в будущем, особенно инфаркта миокарда и преждевременной смерти.
Выбор метода лечения ишемической болезни сердца остается предметом дискуссий. Обычно начинают с коррекции факторов риска и медикаментозной терапии. Но полностью восстановить кровоток в поврежденном сосуде могут только хирургические методы лечения.
Двумя основными методами хирургического лечения в виде восстановления проходимости сосудов сердца являются:
- Чрескожное коронарное вмешательство.
- Аортокоронарное шунтирование.
Исследования показали, что восстановление тока в сосуде хирургическим путем более эффективно в купировании болей в области сердца и улучшении качества жизни.
3. Чрескожное коронарное вмешательство
Чрескожное коронарное вмешательство (ЧКВ) — медицинская процедура, во время которой в артерию вводится специальный катетер, он восстанавливает кровоток в пораженной артерии сердца.
Основные методы чрескожного коронарного вмешательства — баллонная ангиопластика (БАП) и коронарное стентирование.
Другие технологии включают:
- устройства, удаляющие бляшки (атерэктомия);
- устройства, удаляющие тромбы из сосудов (тромбэктомия);
- устройства, улавливающие и удаляющие остатки эмбола (защита от эмболии).
Ход процедуры
Во время чрескожного коронарного вмешательства через небольшой разрез в коже открывается доступ в крупную периферическую артерию — бедренную, лучевую или плечевую. В одну из этих артерий вводят проводниковый катетер и продвигают его по кровеносному руслу до устьев артерий сердца — венечных артерий.
Цель — доставить катетер в пораженную артерию. Это делается под контролем рентгеноскопии или внутрисосудистой ультрасонографии.
Когда катетер в нужном месте, его фиксируют или раздувают — так просвет артерии увеличивается. После выполнения процедуры повторяют ангиографию, чтобы зафиксировать изменения. При необходимости процедура выполняется на двух или трех сосудах.
Показания
Показания к ЧКВ следующие:
- значительные (≥70% диаметра) стенозы коронарных артерий, которые поддаются реваскуляризации, и с клиникой стенокардии, несмотря на оптимальную медикаментозную терапию;
- ЧКВ для улучшения выживаемости выживших после внезапной сердечной смерти с предполагаемой желудочковой тахикардией, опосредованной ишемией, вызванной значительным (≥70% диаметра) стенозом в крупной коронарной артерии;
- пациенты с инфарктом миокарда с подъемом сегмента ST (ИМТ ST), которые являются кандидатами на первичное ЧКВ, и пациенты с кардиогенным шоком.
Баллонная ангиопластика
Баллонная ангиопластика может уменьшить тяжесть коронарного стеноза, улучшить коронарный кровоток и уменьшить или устранить объективные и субъективные проявления ишемии.
При баллонной ангиопластике ход процедуры включает в себя специальный катетер с баллонным наконечником, который может надуваться и сдуваться. Когда такой катетер находится в области пораженного сосуда, его раздувают — атеросклеротическая бляшка раздавливается, и диаметр сосуда увеличивается. После катетер сдувается и удаляется.
Механизм действия баллонной ангиопластики включает три события:
- разрушение бляшки;
- сжатие бляшки;
- растяжение стенки сосуда.
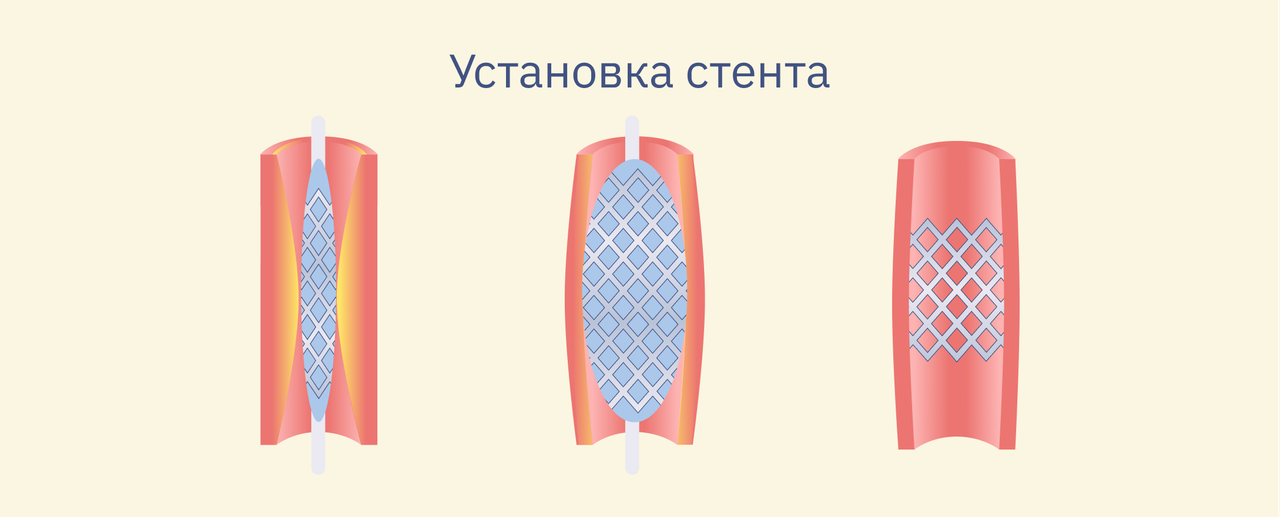
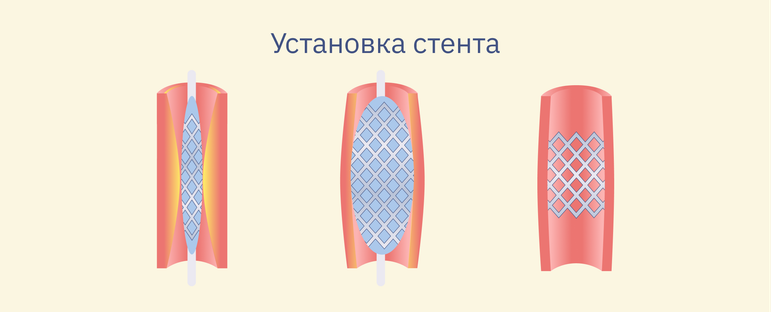
Стентирование
Стенты для коронарных артерий помогают удерживать открытыми суженные области артерий. Такие катетеры выглядят как расширяющиеся проволочные сетчатые цилиндры.
Ход процедуры включает в себя установку стента в пораженную область, стент будет удерживать диаметр артерии от сужения.
Стентирование является наиболее целесообразной процедурой в следующих случаях:
- небольшие повреждения в крупных коронарных артериях, не подвергавшихся ранее чрескожной коронарной ангиопластике;
- при появлении локальных нарушений в трансплантатах из подкожной вены;
- при лечении выраженных стенозов с помощью ЧВКА.
В настоящее время стенты часто применяются при лечении острого инфаркта миокарда, поражений артерии, хронической тотальной окклюзии сосудов.
Разновидности стентов
Стенты различаются между собой по ряду характеристик, существуют:
- голометаллические стенты (ГМС): сделаны из сплава никеля и титана;
- металлические стенты с лекарственным покрытием (СЛП): металлический каркас с лекарственным веществом, которое уменьшает воспаление и разрастание мышечных клеток сосуда — так меньше риск повторного сужения сосуда;
- коронарный стент TAXUS Express с элюированием паклитакселом: биоразлагаемый стент, использование которого в настоящее время ограничено клиническими испытаниями.
Баллонная ангиопластика vs стентирование
По сравнению с ангиопластикой современные стенты снижают частоту рестеноза и необходимость повторной процедуры реваскуляризации примерно на 50%. Улучшение результатов при использовании стентов привело к быстрому переходу от традиционной баллонной ангиопластики к ЧКВ со стентированием.
В настоящее время коронарные стенты используются примерно в 90% хирургических процедур.
4. Аортокоронарное шунтирование
Аортокоронарное шунтирование (АКШ) представляет собой медицинскую процедуру, при которой создается обходной путь кровотока для пораженной артерии сердца. Выполняется, если пораженную артерию невозможно восстановить методами чрескожного коронарного вмешательства.
Ход процедуры
Цель аортокоронарного шунтирования — сделать шунт. Шунт — дополнительный путь в обход пораженного участка какого-либо сосуда.
Операция выполняется в несколько этапов:
- Подготовка пациента: перед операцией пациенту вводят гепарин — препарат, который предотвращает образование тромбов, так уменьшается риск образования сгустков крови во время операции.
- Открытие грудной клетки: хирург получает доступ к сердцу через разрез по срединной линии грудины — операция называется стернотомия.
- Использование аппарата искусственного кровообращения (АИК): пациент подключается к аппарату искусственного кровообращения — он временно заменяет функцию сердца и легких, позволяя остановить сердце для операции.
- Остановка сердца: сердце останавливается с помощью введения кардиоплегического раствора — он защищает сердечную мышцу во время остановки и снижает ее потребность в кислороде.
- Шунтирование: хирург берет сегмент вены или артерии из другой части тела (чаще всего из ноги или грудной артерии) и использует его для создания обходного пути вокруг заблокированной коронарной артерии. Один конец шунта пришивается к коронарной артерии ниже места блокировки, а другой — к аорте.
- Восстановление сердечной деятельности и закрытие грудной клетки: сердце вновь запускается, и пациента отключают от аппарата искусственного кровообращения, грудная клетка закрывается, и начинается процесс восстановления.
- Реабилитация: после операции начинается длительный процесс восстановления, включающий медикаментозное лечение, изменение образа жизни и физическую реабилитацию.
Обычно длительность госпитализации составляет 4–5 дней, однако при развитии осложнений или сопутствующих заболеваниях длительность стационарного лечения увеличивается.
Показания
Проведение АКШ оценивается как «преимущественное» при средней или высокой сложности заболевания даже у пациентов с ишемическими симптомами, которые не получают антиангинальную терапию.
Процедура АКШ показана:
- всем пациентам, которые получают оптимальную медикаментозную терапию и имеют при этом клинику стенокардии;
- при прогрессировании заболевания, когда от поражения двух сосудов состояние ухудшается до поражения третьего сосуда, что оказывает влияние на деятельность левого желудочка (фракция выброса <45%).
Минимально инвазивное аортокоронарное шунтирование
Достижения в области АКШ позволили хирургам избежать необходимости выполнять разрез грудной клетки — так уменьшается боль и осложнения со стороны органов дыхания, предотвращается образование большого рубца.
Минимально инвазивное АКШ включает хирургические методы, которые обеспечивают доступ к сердцу через небольшие разрезы для торакотомии, с использованием эндоскопической роботизированной хирургии и компьютерной системы телеманипуляции.
5. Сравнение методов
По результатам 5-летнего исследования MAIN-COMPARE, стентирование и АКШ показали схожие результаты. Однако при стентировании частота реваскуляризации целевого сосуда была выше.
Факторы, благоприятствующие ЧКВ:
- Тяжелые сопутствующие заболевания
- Пожилой возраст / астения
- Ограниченная подвижность и состояния, влияющие на процесс реабилитации
- «Фарфоровая» аорта
Факторы, благоприятствующие АКШ:
- Сахарный диабет
- Снижение фракции выброса левого желудочка (ФВ ЛЖ) (ФВ <35%)
- Рецидивирующий стеноз внутри стента
- Невозможность проведения двойной антитромбоцитарной терапии
Вывод
В настоящее время существуют данные, что важна полная реваскуляризация сердца, особенно при наличии жизнеспособного миокарда.
Коронарное вмешательство со стентированием в настоящее время заменило аортокоронарное шунтирование как наиболее распространенный метод реваскуляризации у пациентов с ишемической болезнью сердца (ИБС) и используется у пациентов с многососудистым поражением и сложной анатомией коронарных артерий.
Как вы оцениваете статью?



Комментарии (0)