В справочнике мы используем информацию только из международных источников. Проверьте сами наши ссылки из текстов. Мы опираемся на международные классификации, а не на традиции. Поэтому информация может отличаться от той, что указана в российских источниках.
Ревматоидный артрит
Ревматоидный артрит — это аутоиммунное заболевание. То есть иммунитет, который обычно борется с инфекциями, по ошибке атакует здоровые клетки собственного организма. В основном страдают суставы, особенно кистей рук и коленей, но заболевание может затронуть и другие части тела, включая глаза, сердце и легкие.
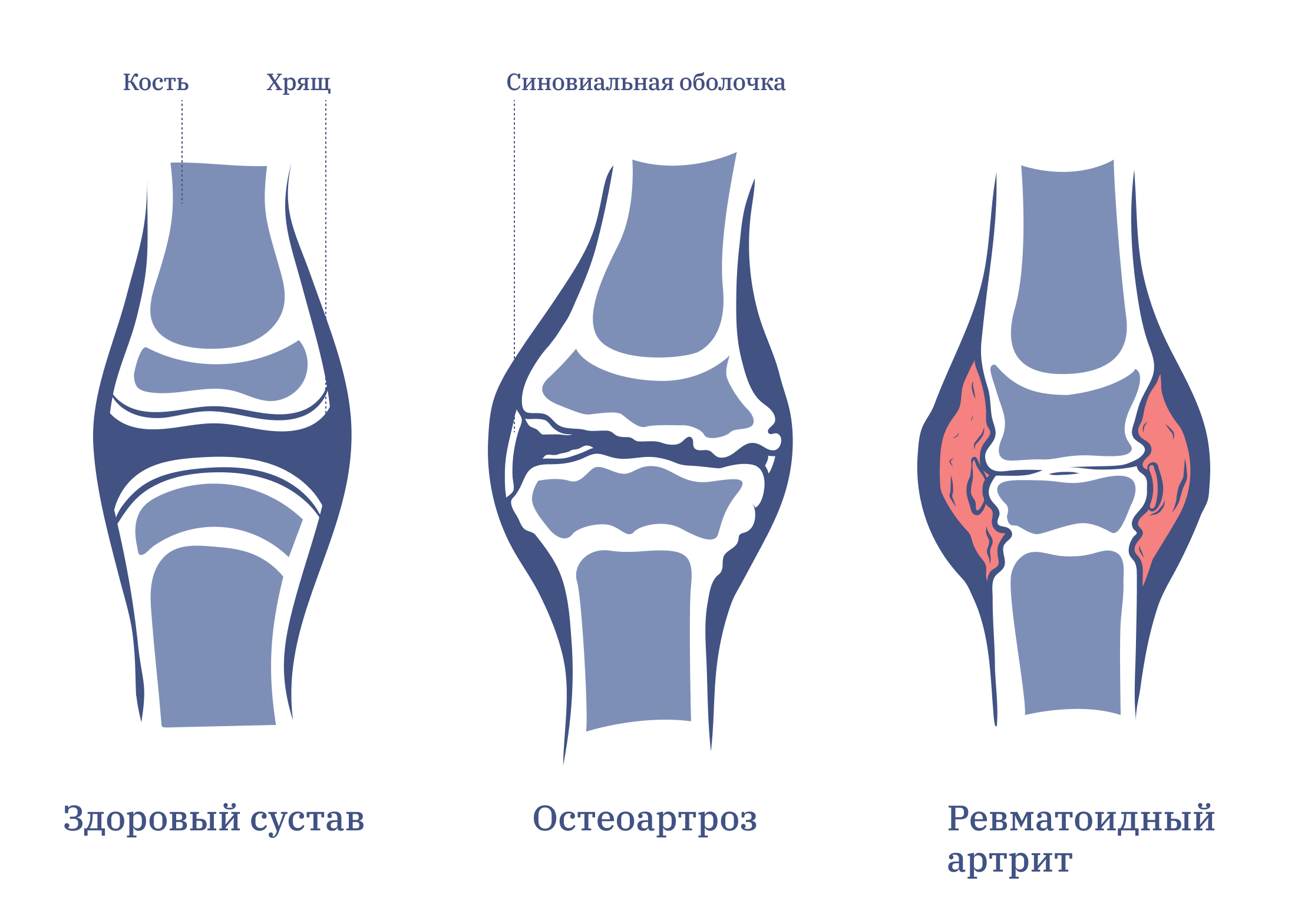
Суставы — это область, где соединяются две кости. Между костями есть хрящи, которые позволяют костям двигаться и не стираться при этом друг о друга. Сам сустав покрыт слизистой оболочкой (синовиальной оболочкой) — она увлажняет и защищает кости.
Если хрящи изнашиваются со временем — это остеоартроз (другая форма артрита). При ревматоидном артрите воспаляется слизистая оболочка сустава, повреждая хрящи и кости. В результате появляется скованность суставов, со временем они могут деформироваться, а человек при этом испытывает хроническую боль.
Точная причина заболевания неизвестна. Ученые предполагают, что какую-то роль играют гены — вероятность заболеть выше, если ревматоидный артрит есть у близких родственников. Хотя заболевание не передается по наследству, гены делают нас более уязвимыми к инфекциям, которые могут запустить развитие ревматоидного артрита. Женщины болеют чаще, что указывает на возможную роль гормонов. Риск заболеть также повышается с возрастом.
Есть и другие факторы риска, но их связь с развитием артрита тоже установлена слабо. Хотя, в отличие от наследственности и возраста, их можно контролировать:
- занимайтесь спортом, но аккуратно — в защитной экипировке и с разминкой, чтобы не получить травму. Травмы повышают риск развития артрита;
- старайтесь не курить;
- поддерживайте здоровый вес, чтобы снизить нагрузку на суставы.
Ревматоидный артрит развивается постепенно и, как правило, сначала затрагивает небольшие суставы — на пальцах рук и ног. Симптомы появляются симметрично, то есть в одно и то же время на обеих сторонах тела (но не всегда).
Есть три основных признака заболевания:
- боль — пульсирующая, ноющая боль в суставах, которая усиливается, если вы не двигаетесь. Например, после сна;
- скованность — суставы ощущаются жесткими. Если повреждены пальцы рук, то согнуть или разогнуть их полностью сложнее, чем обычно. Скованность, как и боль, усиливается по утрам, после продолжительного бездействия;
- воспаление — поврежденное место краснеет, опухает, становится теплым на ощупь. Иногда под кожей появляются твердые шишки — «ревматоидные узелки».
На фоне заболевания человек может чувствовать слабость, потливость, повышается температура, аппетит становится хуже и может уходить вес. Иногда воспаление затрагивает и другие части тела, поэтому могут появиться такие симптомы, как:
- дискомфорт в глазах: зуд, сухость, покраснение, чувствительность к свету, размытое зрение;
- боль в груди, если заболевание затронуло легкие или сердце.
Симптомы могут исчезать, а затем появляться снова. Со временем суставы деформируются и смещаются.
Доктор (ревматолог) узнает историю болезней и проведет физический осмотр. Как правило, диагноз ставят, если:
- признаки воспаления нескольких суставов не проходят дольше шести недель;
- в крови есть определенные белки (антитела), которые вырабатывает иммунная система, когда атакует здоровые ткани организма. Их можно обнаружить с помощью анализов крови. Например, при тесте «ревматоидный фактор»;
- повышены результаты анализов крови, таких как «С-реактивный белок» или «скорость оседания эритроцитов» — с их помощью можно выявить воспаление в организме.
Чтобы исключить другие виды артрита с похожими симптомами, доктор может назначить рентген суставов. С его же помощью можно следить за развитием артрита. УЗИ и МРТ иногда позволяют оценить тяжесть заболевания.
В некоторых случаях перед тем, как поставить окончательный диагноз, доктору нужно будет наблюдать за состоянием пациента в течение времени, иногда до трех месяцев.
Медикаментозное лечение
Ревматоидный артрит нельзя полностью вылечить. Но можно замедлить его развитие и облегчить симптомы, что улучшает качество жизни.
Доктор назначит лекарства. Какие именно — зависит от тяжести симптомов и вашего состояния здоровья. Возможно, придется постепенно увеличивать дозу препаратов, при этом наблюдая за побочными эффектами — они не должны перевешивать плюсы от лечения.
Тем, кто принимает лекарства, доктор назначит регулярные обследования, чтобы следить за тем, как проходит лечение, и не допустить осложнений.
Медикаменты могут включать:
- болезнь-модифицирующие антиревматические препараты (БМАРП) — эти лекарства работают, подавляя иммунную систему. Они замедляют развитие заболевания, защищают суставы и другие ткани от повреждения;
- биологические препараты — это современные лекарства для лечения ревматоидного артрита. Они тоже подавляют иммунную систему, но их используют, если БМАРП сами по себе не действуют;
- стероиды (кортикостероиды) — уменьшают воспаление и скованность суставов, облегчают боль. Их обычно используют недолго, например пока вы ждете эффекта от других препаратов;
- нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или напроксен, — облегчают боль и уменьшают воспаление;
- обезболивающие, которые не относятся к классу НПВП, например парацетамол.
Некоторые препараты небезопасны во время беременности.
Поддерживающая терапия
Скованность и боль в суставах мешают тренироваться, из-за чего пациенты перестают поддерживать физическую активность. Но упражнения все-таки рекомендуют выполнять, чтобы укрепить мышцы и сделать суставы более гибкими. Они также помогают справиться с быстрой утомляемостью, которую нередко испытывают люди с ревматоидным артритом.
Поэтому доктор посоветует заниматься спортом. В основном это стандартные 2,5 часа аэробных упражнений в неделю (быстрая ходьба, езда на велосипеде) и силовые тренировки два раза в неделю. В некоторых случаях нужна консультация физиотерапевта, чтобы подобрать упражнения, которые не вредят суставам.
Другие методы физиотерапии — использование тепла и холода, электромиостимуляция (аппарат, который воздействует на суставы слабым электрическим импульсом) — могут помочь некоторым пациентам облегчить боль в суставах.
Если сложно выполнять повседневные дела, доктор посоветует шины, фиксирующие кость, ортопедические стельки или различные устройства, которые можно использовать в быту — например, чтобы открывать кран.
Диета
Не существует диеты, которая лечит ревматоидный артрит. Влияние определенной пищи на развитие заболевания изучено плохо, поэтому доктора советуют просто придерживаться здорового, сбалансированного питания.
Рекомендации по правильному питанию можно посмотреть в тексте Купрума.
Иногда при ревматоидном артрите пропадает аппетит. В таком случае доктор подберет диету, чтобы употреблять достаточно калорий и питательных веществ. Например, людям с дефицитом витамина D и кальция могут назначить витаминные добавки, иначе есть риск потери костной массы (остеопороза). Если есть лишний вес, доктор поможет его сбросить, чтобы снизить нагрузку на суставы. Самостоятельно принимать пищевые добавки и травы не следует, потому что некоторые из них, вроде хрящей и коллагена, могут навредить.
Операция
Даже с медикаментозным лечением заболевание может дойти до последней стадии, когда суставы серьезно повреждены и не выполняют свою функцию. Чтобы их восстановить или облегчить боль, доктор может предложить операцию.
Потребуется один или сразу несколько видов операции. Например:
- синовэктомия — удаление синовиальной оболочки сустава;
- восстановление сухожилий, которые могли ослабнуть или порваться;
- артродез — доктор сращивает суставы, чтобы восстановить их форму или ослабить боль;
- эндопротезирование — полная замена сустава на протез, сделанный из металла или пластика.
Обратитесь к врачу, если заметите симптомы ревматоидного артрита. Ключевые из них — боль, воспаление суставов (они становятся красными, теплыми на ощупь) и скованность. Скованность и боль усиливаются, если долго не двигаться (по утрам, например).
Как вы оцениваете статью?
Комментарии (0)